乳癌概況
乳癌是女性常見癌症第一位,亦是第三大癌症殺手。2019年香港癌症數據統計中心數據顯示,新增乳癌患者個案超過4700宗,死亡個案更超過850宗。與10年前相比,每年新增的乳癌個案增加了接近一半,而且每年的新增個案數目更呈上升趨勢,可見乳癌對女性的威脅越來越大。不過,早期乳癌患者的五年存活率超過八成,因此及早發現乳癌並及時治療,便能大大提升存活率。
2019年的數據顯示,女性乳癌患者的年齡中位數是58歲,發病年齡亦有逐年上升的趨勢,而大約一半乳癌患者年齡在40至59歲之間,可見女性年紀越大,患上乳癌的風險就更高。
乳癌的症狀
乳癌的風險因素
風險因素不會直接引致乳癌,部分人即使同時有多個風險因素,也不一定會患上乳癌,但過去不少研究顯示,增加患乳癌的風險因素包括:
- 年齡:隨著年齡的增長,患乳癌的風險也會增加。
- 月經週期: 11歲前出現第一次月經,或者54歲後才停經。
- 生育年齡及次數:未曾生育,或在35歲後才第一次生育的婦女。
- 哺乳:從來沒有餵哺母乳經驗,患上乳癌的風險會更大。
- 生活習慣:有飲酒、吸煙習慣、經常進食高動物脂肪的食物或缺乏運動的女士。
- 體重:體重過重,或者停經後出現肥胖。
- 遺傳及家族病史:直系親屬包括母親及姊妹曾經患有乳癌,或基因中帶有導致乳癌的變異基因。
- 乳房疾病:曾經患有乳房腫瘤或非典型乳腺增生。
- 藥物影響:曾經接受五年或以上荷爾蒙補充療法,或長期服用避孕藥。
- 輻射接觸:曾經接受胸部放射治療(例如淋巴瘤治療),或長時間接觸輻射。
雖然在香港因基因遺傳而導致乳癌的個案並不普遍,不過,醫學界發現大約5%的乳癌個案,均受到BRCA1或BRCA2的基因突變影響,令患者出現乳癌。帶有這兩種基因的女士,會有較高風險在年輕時便患上乳癌,亦會增加家族中親屬患上乳癌的風險。雖然進行乳房切除手術是預防遺傳性乳癌的有效方法,但只適用於少數的高危女士,在進行前亦應該向醫生了解有關的影響。
乳癌檢查及診斷方法
- 乳房臨床檢查
乳房臨床檢查包括向女士查詢過往病歷、家族患癌史、個人生活習慣等等。另外還有乳房觸診檢查,醫生會為女士檢查乳房有沒有不明硬塊以及淋巴結腫大。
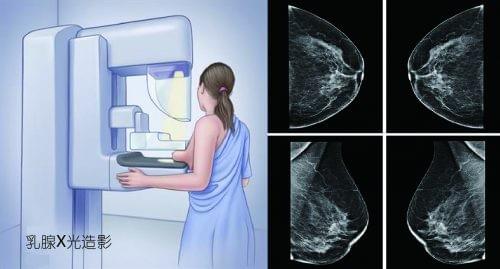
- 乳房造影檢查
乳房造影檢查一般可分為:2D乳房X光造影、3D乳房X光造影,以及乳房超聲波掃描。對比2D造影檢查每次只能從單一角度拍攝一張X光片,3D乳房X光造影每次能夠從多角度拍攝數十張X光片,除了有效消除因乳腺組織重疊而帶來的誤差,亦可以得出更加細緻的影像,讓醫生觀察小至1毫米的乳房組織,更清晰地分析病灶範圍和性質,增加識別惡性病變組織的機會。
乳房超聲波掃描則是利用儀器向乳房組織輸出高頻聲波,然後將接收的反饋聲波轉換成圖像,從而檢驗乳房內的狀況,有助偵測腫塊為實體或內有液體的囊腫。一般來說,東方女性的乳房由於脂肪組織比較少,故X光乳房造影密度較高,減低了其檢測的靈敏度,超聲波掃描在早期乳癌檢測更為重要。
- 乳房抽針檢查
乳房抽針檢查的目的,是抽取乳房的組織作化驗,一般可籠統分為「幼針」和「粗針」。「幼針」即是細針抽吸組織檢查,對乳房的創傷較低,過程中醫生會利用幼針在乳房的四周抽取組織進行化驗,不過亦有可能因為抽取的組織過於微量,而未能確定乳房腫塊的屬性。
「粗針」即是粗針切片組織檢查,原理和「幼針」一樣,不過由於使用的針筒較粗,所以過程中需要採用局部麻醉,對乳房的創傷亦較高。「粗針」能夠抽取較多的乳房組織進行檢驗,可辨識出乳房腫塊是否惡性,以及是否適合使用標靶治療等。

其他乳癌診斷方法
- 磁力共振(MRI)
磁力共振掃描是常見的癌症診斷方法,利用磁場及共振頻率構成體內橫切面的造影。除了可以顯示出細緻的乳房組織影像外,亦能夠顯示出乳癌腫瘤是否有擴散至其他身體部位。進行磁力共振掃描前,需要注射顯影劑,然後靜臥檢查床上,需時大約30分鐘。

HKOSG © 2020